小编按:
咯血是指咳出来自下呼吸道(即声带以下)的血液。什么原因会导致咯血?对稳定患者和大量咯血患者如何进行评估与管理?本文将带您梳理有关咯血的那点儿事,请看????
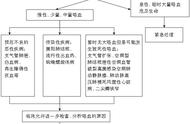
咯血 (Haemoptysis) 是指排出来自下呼吸道的血液。大量咯血可导致气道阻塞,而轻度咯血亦可自行终止。大量咯血(Massive haemoptysis ) 占所有咯血的 3% 至 10%,其定义并不统一,典型定义是在24至48小时内咯血超过 600 ml。假性咯血 (Pseudohaemoptysis ) 是指咳出下呼吸道以外的出血。来自口、鼻、咽、舌和消化道的血液都可能造成假性咯血。粘质沙雷氏菌的定植和感染,也可能导致痰液呈红色,从而与咯血相混淆。
解剖学回顾
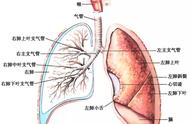
肺部的血供来自肺动脉和支气管动脉。肺动脉循环是一种低压系统,主要供应肺实质。支气管动脉循环则是来自体循环的高压系统,主要供应支气管树。虽然支气管动脉循环只占肺部总血供的2 %,但在严重咯血病例中,支气管动脉出血所致占 90 %,而肺动脉和主动脉及其它循环各占5 %。因此,对于初始治疗失败的严重咯血行动脉栓塞时,常见的栓塞部位是支气管动脉循环。
病因回顾
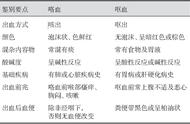
表1.咯血的原因

虽然所有咯血原因都可引起大量咯血,但大量咯血通常由肺实质性病变导致,如支气管扩张症、肺结核及晚期肺癌。非大量咯血的最常见病因是支气管炎,其他常见病因包括支气管肺癌、肺结核、肺炎和支气管扩张症。
可引起咯血的医源性病因包括肺活检、肺动脉漂浮导管置入、气管切开术等操作并发症和某些药物的使用(如贝伐单抗)。
文献报道,2~32 % 的咯血患者经过评估未能找到咯血原因,称为特发性或隐源性咯血。通过系统的长期随访,伴随诊断技术的不断革新,越来越多的特发性咯血的原因可被明确。
对稳定患者的评估与诊断
01 病史与体格检查
1 评估咯血的量、形态、频率和持续时间。在数月至数年内反复发作的咯血提示支气管腺瘤或支气管扩张症,而持续数周、每天发生的少量咯血更可能由支气管肺癌引起。
2 回顾患者的临床表现、既往史、家族史和用药史。注意评估患者的吸烟史、毒物暴露史(包括有害物质使用、职业性或非职业性的工业制剂暴露)和旅行史(感染性原因)。
3 检查患者带来的样本(如果有),例如痰中带有血丝。检查鼻咽,以排查假性咯血。进行心肺体格检查,以排查各类心血管和呼吸系统病因。皮肤和黏膜检查如发现毛细血管扩张、皮下出血等体征,提示某些疾病(如遗传性出血性毛细血管扩张症、出血性疾病)。
02 实验室检查
对接受评估的咯血患者,通常进行全血细胞计数、肝肾功能、凝血功能检查和尿液分析。急性失血时,由于代偿机制,血红蛋白可能不会显著下降。肾功能测试和尿液分析可用于鉴别合并肾脏受累的病因(如 Goodpasture 综合征和肉芽肿性多血管炎),并辅助判断患者接受造影剂检查的安全性。心电图检查可识别某些心血管异常。如怀疑心力衰竭,BNP 或 NT-proBNP 测试可能有益。
03 影像学检查
通常首先使用的影像学检查是胸部 X 线 (CXR),其可以识别 50 % 的轻微咯血和绝大多数严重咯血,并有助于确定咯血原因。高分辨率 CT (HRCT) 对肺内出血的敏感性和特异性更高。
进一步的检查方式主要包括:胸部增强 CT (以及相关血管重建技术)、血管造影、纤维支气管镜。
04
管理
对于没有明确病因和危险因素、初始影像学评估呈阴性的轻微咯血,首先考虑为急性支气管炎。
对于影像学评估呈阳性的单纯咯血患者,应进一步完善相关检查以识别潜在病因,通常安排患者在呼吸专科随访。
对大量咯血的评估与管理
引起大量咯血的常见病因包括支气管扩张症、支气管肺癌、结核病和真菌感染。
01 初始复苏
对不稳定患者,按照「ABC」(气道、呼吸和循环)原则进行支持。注意,大量咯血的主要死因是窒息而非失血,因此首要原则是保持气道通畅和通气及充分氧合。
无论是否气管插管,应调整患者体位,使(疑似)出血侧处于重力依赖位,以减少血液溢入健侧肺阻塞气道,从而进一步损害气*换。在没有辅助检查结果时确定出血侧可能是困难的。仅凭体格检查判断出血侧有时并不可靠,因为血液可能已经溢入健侧肺。
大多数大量咯血的患者应尽早进行气管插管。尽可能使用大管径的气管插管,以便进行吸引和后续操作。必要时,有经验的临床医师可使用纤维支气管镜或电视喉镜行单肺气管插管或双腔气管插管。
对于发生失血性休克的患者,应进行容量复苏,如静脉或骨髓腔内输注等渗晶体液,必要时使用血制品。
所有接受抗凝治疗的患者应进行评估,必要时拮抗,包括华法林、新型口服抗凝药 (NOACs)、肝素和低分子肝素(LMWH)。
02 支气管镜
支气管镜可在床旁实施,通常能成功识别出血部位(或至少明确是哪侧肺叶),还可进行初步治疗,因此是大量咯血或不稳定咯血的首选诊断性操作。纤维支气管镜和硬质支气管镜识别出血来源的成功率分别为 93% 和 86%。相比之下,纤维支气管镜可观察到更远端视野,而硬质支气管镜能保护通气,抽吸能力更佳且治疗方法更多。一般建议在咯血早期(24-48小时内)进行支气管镜检查。
03 胸部CT
CT 是支气管镜检查的补充,可进一步发现支气管镜未识别的出血原因,也可以为动脉栓塞提供决策指导。
04 介入治疗
对于支气管镜治疗无效的患者,可能需进行动脉造影与栓塞。动脉造影可定位潜在出血部位,并通过栓塞有关血管从而控制出血。
05
手术
对于支气管镜和介入治疗无效的部分患者,可能需进行手术治疗。
参考文献
[1] Lee Goldman, et al. Goldman- Cecil Medicine, 26th Edition (2020). Elsevier.
[2] Sakr L, Dutau H. Massive hemoptysis: an update on the role of bronchoscopy in diagnosis and management. Respiration. 2010;80(1):38-58. doi: 10.1159/000274492. Epub 2010 Jan 8. PMID: 20090288.
[3] David H Ingbar, Steven E Weinberger. Etiology of hemoptysis in adults. UpToDate. Accessed Jan 3, 2023. Available at www.uptodate.com/contents/etiology-of-hemoptysis-in-adults
[4] David H Ingbar, H Erhan Dincer. Evaluation and management of life-threatening hemoptysis. UpToDate. Accessed Jan 3, 2023. Available at www.uptodate.com/contents/evaluation-and-management-of-life-threatening-hemoptysis
[5] Juditih E Tintinalli, et al. Tintinalli’s Emergency Medicine Study Guide, Ninth Edition (2020). McGraw-Hill.
作者:中山大学医学院 吕昌昊
审阅:北京协和医院 呼吸与危重症医学科 石穿
编辑:硅基小狗
,