导读:脏腑辨证是今天中医临床中应用最广泛的一种辨证方法,也是我们本次讲稿的重点所在。通过辨证,我们可以判断出患者当前的疾病是虚是实,哪种虚,哪种实;病变的位置是脏是腑,哪一脏,哪一腑。天下无疾老师在既往的教学过程中,总结出一套初学者很容易理解和掌握的脏腑辨证教学方法,现在分享给大家。
★一、辨病性
疾病的性质,大体可以分为虚实两大类。虚,是正气不足。实,是邪气有余。
正气的不足,主要体现在气血阴阳四个方面,出现气虚、血虚、阴虚、阳虚,这四种基本的虚证。当然这些虚证也可以相兼出现,常见的情况有:气血虚、阳气虚、阴血虚以及阴阳两虚等。邪气可以从外来,可以从内生,但总体不外乎寒、热、湿(痰)、燥、风、气滞、血瘀这几种。同样的,这些实邪也可相兼出现。常见的如:风寒、湿热、痰瘀、气血郁滞等。另有一些特殊的邪气,如食积、寄生虫、结石等,不具有普遍的意义,我们这里不作详细讲解。
中医辨证,首要的任务就是要辨别出患者当前的状况,究竟是虚证,还是实证,或者虚实夹杂?虚证,究竟是气虚、血虚还是阳虚?实证,究竟是痰湿,是寒、是热还是气滞血瘀?下面无疾将上述各种虚证实证中,最常出现的、最具有代表性的症状列在下面,供大家在实践过程中参考。

关于气虚诸症的问题。气最重要的功能是推动人体内有形物质,如阴血、津液的运行,激发各脏腑进行正常的生理活动,是人体的动力来源。现在气不足,无法提供充分的动力,从脏腑到肢体,就表现出一系列不喜动而喜静的现象,如上所示。
关于失眠多梦的问题。人体在运动时,血被输布到周身以荣养四肢百骸;在休息时,血液则流回到肝脏,所谓肝主藏血。随着神进入心脏,魂也会进入到肝脏中来休整。魂在休息时,需要大量的血液来营养,才能安心静修。现在肝脏中血液匮乏,魂不得养,躁动不安,我们就会在梦中见到各种各样的事物。
关于气血虚的问题。前面生理一章中曾有涉及,这里再稍作回忆。气血之间的基本关系是“气为血之帅,血为气之母”。气无形,无法孤立存在,必须依附在有形的血上,才不至于被耗散掉。现在血不足了,气无处依附,很容易同时出现虚损。所谓“皮之不存,毛将安附”。因此,血虚时,非常容易同时见到气虚表现。若反过来,在气虚时,就不一定同时兼见血虚表现了。
关于发热时间的问题。一般来说,发热是正邪相争的表现。既然要交战,就需要先准备好一切军需物资。如果体内阴虚,战略储备不足,最好就不要轻举妄动。等到午后,甚至天黑下来,天的阴气逐渐充盛;人体得到天的资助,阴气也逐渐强盛,正邪之间的战争才会真正开始。所以阴虚的发热,通常是在黄昏以后出现。热的时间越晚,说明阴虚的程度越重。所谓潮热,是指发热的时间很有规律,如潮水之涨退有时。
这些症状,是我们进行临床辨证的基础知识。为了帮助大家尽快地掌握这些知识,无疾特意编写了几句歌诀。希望有意学习中医的朋友可以加以背诵,相信对培养自己识证的能力有些帮助。以下的实证、五脏证,无疾同样采用编歌诀的形式,帮助大家记忆。不再赘述。
气虚乏力倦懒言,
血虚目涩多梦浅;
阴虚舌小细盗汗,
阳虚清冷无力寒。

还是对几个问题作一点提示:
关于辨寒热的知识扩展问题。上面我们讲到的是进行证候辨识过程中非常典型的一些症状。实践中,还需要对上述知识进行一定的扩展,将死的知识逐渐活化。仅以寒热为例,为大家示范活化知识的一些方法。上述对热证的描述看上去已经比较详细,但实际上这些症状仅仅是一些典型的热象代表。
从红色属热,除了舌红、面赤之外,还可以引申出痘痘的色红、斑疹的色红、皮肤牙龈的红肿热痛都属于热证;从黄色属热,除了舌苔黄之外,还可以引申出鼻涕和痰的黄稠、脓的黄稠、小便的色黄也都属于热证。反过来,清淡的颜色往往就是寒证的反应。如舌质色淡白,舌苔白多津液,肿块色暗淡,痰白清稀,小便清长,等等。以此法为例,大家可以在上述对各种症状的认识基础上,悉心观察各种生活中常见的症状,思考一下是虚是实,是寒是热。
关于燥证与阴血虚的关系问题。所谓燥,主要是由于人体内的阴血津液等物质缺乏,机体失于濡养所致。可由外邪引起,也可从内而生。但在治疗方面,与阴血虚的治疗方法大同小异。所以在以后的讲稿中,除特殊情况外,不再对燥邪做单独讲解。
辨证是中医临床诊疗疾病的关键环节,而辨病性又是中医辨证的重中之重。下面我们还是以两则医案为例,为大家展示中医如何辨别病性虚实。
病案3杨某,女,66岁,自诉半年前因阴道大流血而行子宫全切术。术后2个月逐渐出现周身乏力,形寒畏冷。20天前受凉后出现午后身热(体温37.4℃),发作时先畏寒,继之身热。静点抗生素(不详)无缓解。发病以来神疲乏力,口干不思饮,纳少,食后脘胀,时嗳气上逆,便难,日一行。舌质淡,舌苔薄白,脉细而略数。
无疾按:此例患者年纪较大,又经历手术之苦;使得本以日衰之气备受打击。观其全身表现:乏力,畏冷,口干不思饮,纳少,等等,一派气虚推动无力之象。其发热,即是气虚无力抗邪,必待正午后,阳气隆盛之时,得天之阳气相助,方见热起,同属气虚之象。治疗即当以益气为主导。抗生素之类,多属清热之品,对实热证效果较好。用于此类患者则多难以取效。
病案4赵某,男,46岁。半年来右胁阵发满痛,食欲不振,口苦,大便略干。近1周疼痛加剧,伴呕吐,口渴喜冷饮。舌尖红、苔黄腻,脉弦数。(山西杜艳丽案)
无疾按:此例患者与病案3同见食欲不振、大便不畅等表现。但本例出现的主要问题集中在胁胀满痛,口苦,口渴喜冷饮等,结合舌脉象,当属实证,无虚。实证之中,又包括气滞、热、湿等三条,综合分析,当属湿热中阻,气滞之证。法当清利湿热,理气止痛。
在辨识病性的过程中,还有一点是需要特别关注的,就是患者的体质。下面举无疾治疗的3例荨麻疹患者,希望给大家一些启示。
病案5女,34岁。务农。荨麻疹反复发作3年,经西药抗过敏治疗效果不佳,求治于中医。症见:风疹时作,呈片状,位置游走不定,瘙痒;饮食以肉类为主,大便偏干,舌红苔黄,脉数有力。
病案6女,45岁。务农。荨麻疹反复发作半年,经西药抗过敏治疗无效。现疹点散布于全身,时隐时现,发作时瘙痒难耐,抓破后流水;畏寒甚,虽盛夏烈日炎炎,也必须穿秋衣秋裤,汗出而不觉热;舌淡白,脉沉弱无力。
病案7男,57岁。司机。荨麻疹3个月。疹点较大,全部分布在颈项以上,晚间瘙痒加重,抓破后流血;失眠入睡困难,性急易怒,嗜烟酒,舌红,脉滑数有力。
无疾按:荨麻疹病位在皮肤,属表,治法当以发散解表为主。但是面对不同体质的患者,在具体治疗时,必须采取相应的处理方法。上述3例患者中,病案5的荨麻疹表现最为典型。患者体质较强盛,直接采用解表,结合通里的方法就可以取得较好的效果。病案6则不同,患者体质大寒,阳气十分匮乏。此时单纯采用解表法治疗,根本无法取效,必须主以大量温阳药,扶助阳气,解表药的作用才可以充分发挥出来。病案7患者体质热盛,且热在血分。从其发病部位、发病时间、破后流血等都可看出,治疗时就需要加大清血分热的药物比重。具体用药方面的知识,我们在下一讲会详细介绍,还请继续关注。
★二、辨病位
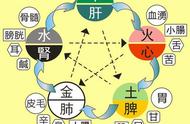
中医将整个人体看作是一个整体,人体的核心是五脏。所以人身绝大部分的疾病,最终都会通过各种途径,与五脏发生联系。如六腑中胃肠的问题,我们常常责之于脾脏;荨麻疹、鼻炎等问题,往往与肺脏有关;腰膝酸软无力是虚在肾,等等。下面我们就来看一看,中医将病位最终归结到五脏,标准是什么。
肺:咳、喘、痰;
心:心悸(心慌)、失眠、心痛;
脾:纳呆(食欲不振)、腹胀、腹痛、腹泻、便秘;
肝:两胁(肋下)胀,脉弦;
肾:腰膝酸软无力、小便异常、性功能方面异常。肺病不外咳痰喘,心病心悸痛失眠;
脾病消化食欲减,腹胀腹痛大便难;
肝病脉弦胁胀满,肾在腰膝小便艰。
将病性与病位相结合,就可以对患者的情况,形成一个比较深刻的认识了。下面无疾以两则医案为例,为大家完整示范,中医进行脏腑辨证的思路和过程。
病案8李某,女,42岁,工人。腹痛、腹泻病史3年余。遇劳累、饮食不甚则发作,1个月前因劳累、着凉旧病复发,肠鸣腹泻,便下稀水,时夹黏冻,日便血四五次,有下坠感,四肢无力,气短懒言,每日早晨及上午大便次数多,午后即不再大便,大便常规检查无异常。诊断为“过敏性肠炎”,服中、西药皆无效。后又住市人民医院3个月未见明显好转。查舌质淡,边有齿印,舌苔薄白,脉缓细弱。(河南陈光辉案)
辨病性:
——虚(气虚)。依据:四肢无力,气短懒言,每日早晨及上午大便次数多,午后即不再大便,舌质淡,边有齿印,舌苔薄白,脉缓细弱。
辨病位:
——在脾。依据:腹痛、腹泻。
综合分析:患者出现的主要病症是腹泻。经上述分析,病位在脾,病性属气虚。中医辨证属脾气虚的腹泻病。患者虽然出现了一些脓血便、里急后重等痢疾表现,但全身症状不支持实证,此痢疾亦当属气虚所致。治法当益气健脾。
病案9季某,女,患“慢支、肺气肿”6载有余,近因受凉后咳喘阵作,痰多胸闷,心悸息促,动则尤甚,口唇色紫,舌润稍胖,苔白腻,脉沉滑。(江苏张旭初案)
辨病性:
——虚(气虚)。依据:动则尤甚。
——实(痰湿)。依据:舌润稍胖,苔白腻,脉沉滑。
——实(气滞)。依据:胸闷。
——实(瘀血)。依据:口唇色紫。
辨病位:
——在肺。依据:咳痰喘。
——在心。依据:心悸。
综合分析:患者主病为咳喘。病位在肺心,病性为虚实夹杂,痰湿阻滞、气滞血瘀,兼见气虚象。具体来看,病位以肺为主,由肺之病久而传入于心。病性以痰湿盛为主。痰湿长期阻滞于肺,气行不畅则滞,血运不达则瘀;长期咳嗽,以及实邪阻滞,造成心肺之气的损伤。治法当以除湿祛痰,宣降肺气为主,佐以活血、益气。
一个看上去很简单的病例,用以上方法分析起来,似乎变得十分烦琐。其实无疾这里带大家做的是最基础的思维练习,是最笨的方法,也是最扎实的方法。日后所有的灵活变通,都需要以此为基础。从这一个固化的模型出发,是学习中医临床思维的一条捷径。
,