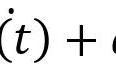作者 | 杨佳锦
单位 | 中南大学湘雅二医院检验医学科
案例经过
某日值班时,一位72岁肾病内科女性患者的血常规报告引起了我的注意,如下所示:

图1 患者血常规结果
案例分析
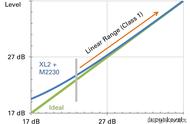
患者本次MCHC较前明显升高,需考虑检测误差或出现了红细胞凝集及脂血等情况。通过更换其它仪器复查再次确认结果后,由于红细胞直方图显示主峰右侧出现异常大红细胞峰,因此首先考虑红细胞冷凝集。

图2 红细胞直方图
温浴后复测结果得到纠正,且静置后未见脂血,证实了冷凝集的发生。出于职业性的警觉,对于这样一位高龄女性出现红细胞冷凝集的原因还是非常好奇。因为一些淋巴相关血液系统疾病就能引起红细胞冷凝集,而老年人就属于这类疾病的高发人群。于是就去查阅了患者的病历资料,如下:
马某某,女,72岁。主诉:双下肢水肿2月余。
现病史:患者2月余前新冠病毒感染后出现双下肢水肿,晨轻暮重,伴乏力,有咳嗽,咳痰,痰量中等,白色粘痰为主。遂至外院A就诊,完善肾功能、尿沉渣均未见异常,肺部CT提示间质性肺炎,考虑患者为新冠病毒感染后状态,予左氧氟沙星抗感染、止咳化痰、泼尼松 中药调节免疫后出院。
出院后患者咳嗽咳痰好转,但水肿、乏力逐渐加重,伴食欲不振,恶心、呕吐,呕吐为胃内容物,无呕血、黑便等,遂于2023.3.3就诊于外院B门诊,完善肝肾功能示“TP51.7g/L、ALB 20.6g/L、Cr97umol/L、UREA12.09mmol/L”,尿常规示“尿蛋白定性2 ”。患者为求进一步诊治来我院门诊,完善相关检查示“血免疫固定电泳:IgGλ型M蛋白弱阳性;尿免疫固定电泳:IgGλ型M蛋白可疑阳性”。门诊以“尿蛋白:多发性骨髓瘤?”收入我科,自起病来,患者精神较差、睡眠尚可,食纳差,大便正常,小便较前稍减少。
入院诊断:1.水肿蛋白尿查因:肾病综合征?继发性可能性大;2.肺部感染;3.高血压病2级 极高危组。
入院后患者完善了血液病相关检查,包括骨髓细胞学,骨髓病理和流式检查。但结果仅仅提示了骨髓增生活跃以及正常多克隆浆细胞,无特殊异常。同时复查血尿免疫固定电泳后未见M蛋白。
在初步排除淋巴相关肿瘤疾病后,注意到患者感染新冠两月后肺部影像学仍提示间质性肺炎。而肺炎支原体就属于可引起冷凝集素显著升高和间质性肺炎的常见病原体,难道是它?想到这里,马上加做了肺炎支原体IgM快速检测(胶体金法),结果为阳性。
值得一提的是,对于MCHC复检条件的理解不能局限在国际血常规复检规则41条中。虽然复检规则把“MCHC≥参考范围上限20g/L”作为触发条件,但不是只有在MCHC超过370或380g/L才去进行处理。因为无论MCV还是MCHC对某一个体来说都是相对比较稳定的参数,在没有红细胞剧烈变化的情况下,短期内都不应该出现明显的波动。
比如低色素贫血患者,MCHC只有270g/L,在没有输血等治疗情况下,突然检测出340g/L,难道也不需要处理吗?因此对于MCV以及MCHC,需要将近期变化率纳入复检条件中。参考目前自动审核的规定,它们在一周内不应变化超过5%,否则就应该分析原因。如果能充分认识到这一点,在3.12其实就可以发现冷凝集了。
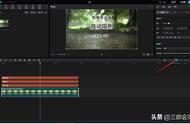
正当心中窃喜为临床揪出一个病因时,在血涂片上又有了另外的发现。由于血小板直方图出现翘尾以及仪器报警也提示了“血小板聚集”,所以进行了复检。但意外的是没有看到血小板聚集,却发现外周血中出现了近4%的裂红细胞,这可能就是直方图翘尾的真正原因。


图3 血小板直方图(左)和外周血涂片(右)
裂红细胞增多往往预示着血栓性微血管病(TMA)的发生,尤其是比例>1%时可作为形态学上的危急值,需要马上与临床进行沟通。不过值得注意的是,裂红细胞的识别必须结合背景红细胞形态来进行。
因为很多血液系统疾病中可出现大量畸形红细胞,如巨幼贫、地中海贫血、骨髓纤维化等,这些畸形红细胞在形态上容易与裂红细胞混淆。本例患者血涂片中红细胞形态基本正常,其中散在典型的盔形红细胞,可以基本确认它们是来自于机械性破坏,属于真正的裂红细胞。
TMA的诊断基本条件包括以裂红细胞增多为特征的微血管性溶血和血小板减少,但患者同时期的胆红素结果却是正常。难道没有溶血?带着疑问加做了网织红细胞计数,结果为12.3%,说明还是不能排除溶血。
虽然提示存在TMA,但它并不是单一的疾病,而是包括溶血性尿毒症综合征、血栓性血小板减少性紫癜、恶性高血压、硬皮病肾危象、妊娠相关的肾脏损害、移植相关的肾脏损害、HIV相关的肾脏损害、肿瘤/化疗相关的肾脏损害等。鉴于TMA的发生机制复杂多样,因此有时要想获得明确具体诊断是比较困难的。在得到以上线索后立即电话联系临床,告知该患者可能存在肺炎支原体感染以及血栓性微血管病。
诊疗经过
患者入院后检查发现P-ANCA阳性 、抗髓过氧化物酶抗体(化学发光法)10585.40U/mL,结合其急性肾损伤(3.9入院时肌酐306.5 μmol/L)的临床特点,诊断为抗中性粒细胞胞质抗体(ANCA)相关肾炎(AAGN)。它是ANCA相关血管炎(AAV)累及肾脏的表现形式,是造成中老年肾脏病患者急性肾功能减退的主要原因,病情严重,人肾存活率低。
ANCA相关血管炎(AAV)是由ANCA介导的以小血管壁炎症和纤维素坏死为特征的一类系统性疾病,临床类型包括微型多血管炎、肉芽肿性多血管炎和嗜酸性肉芽肿性多血管炎等。AAV可见于各年龄组,高发年龄为50-60岁。AAV可导致多个器官组织损伤及功能障碍,最常累及肾脏和肺。
AAGN可以仅有肾脏损伤而无肾外脏器受累,也称为局限于肾脏的血管炎。临床表现以大量血尿伴肾功能急进性减退为特征,肾脏病理以肾小球节段袢坏死伴新月体形成、无或仅有少量免疫复合物沉积(即寡免疫节段坏死性新月体肾炎)为特征。少数患者可表现为尿检异常或慢性肾脏病。如果治疗不及时或缺乏有效治疗,可快速进展至终末期肾病。
因为患者血管炎相关抗体为强阳性,临床为避免严重并发症的发生,立即启动了相关免疫抑制治疗,包括糖皮质激素和免疫吸附治疗。由于免疫吸附治疗会导致体内免疫成分降低,因此还进行了数次血浆输注治疗。
治疗过程中,根据反馈信息加用了阿奇霉素500mg Qd口服抗支原体。服药三天后再次检查血常规,就没有出现MCHC升高的情况,这或许也是一种治疗有效的表现。
对于外周血出现的裂红细胞,临床认为患者从3.9入院以来HGB并没有明显的变化,似乎溶血表现不足。但从患者病史来看,无论是新冠感染还是AAV都可能诱发TMA,因为它们均会造成血管内皮损伤和功能障碍。有调查就发现AAGN患者并发肾脏TMA的发病率约为13.6%,虽然具体发生机制还不清楚,但有以下几种可能的解释:
第一,内皮损伤被认为是TMA的重要发病机制,而ANCA介导的中性粒细胞的活动可导致内皮损伤,两者共同的靶细胞就是内皮细胞。
第二,活动性AAV患者及某些TMA都存在补体的异常活化。
第三,中性粒细胞胞外捕网可能与AAV患者出现TMA有关。最后严重的AAV病灶可能是触发继发性TMA的另一个潜在的因素。综上,AAGN患者并发肾TMA并非罕见,它们可能有共同的病理生理过程。
患者溶血相关检查提示蔗糖溶血试验、Coombs试验均阴性,血清结合珠蛋白0.36g/L。之所以患者HGB以及结合珠蛋白下降不明显,我认为跟患者诊断AAGN后治疗有关。由于很多TMA的发生与免疫紊乱有关,同时血浆输注还能够补充一些正常的免疫成分。
因此针对AAGN的措施可能顺带缓解了TMA,从而没有表现出很重的溶血。但在发现裂红细胞不久后,患者的HGB和PLT还是出现了下降,最低达到64g/L和43×109/L,同时外周血仍可见一定比例裂红细胞。鉴于这样的情况,临床上又继续加入利妥昔单抗调节免疫治疗同时启动血浆置换。通过以上治疗,患者病情好转,在家属要求下予以出院。
出院诊断:1.ANCA相关性血管炎 血管炎肾损害 急性肾损伤 继发性血栓性微血管病;2.中度贫血:血管炎性?溶血?3.肺部感染间质性肺炎待排;4.高血压病2级 极高危组。
总 结
同样一份血常规报告,在临床看来就是贫血和血小板降低。但为什么会这样,可能需要做大量的检查去进行鉴别诊断,甚至还不一定能查出原因。但作为检验人员,我们看到的不仅是数字,还有更深层次的内容。通过这些隐藏的线索是可以为临床诊治提供重要提示的,帮助他们缩短诊断鉴别时间。尤其在如今国家越来越强调医保使用效率的背景下,检验积极参与临床更是不可或缺的一环,能够有效保证患者利益的最大化。我想这就是为什么检验也要融入临床的原因,检验与临床合作就是一个双向奔赴的过程。如果检验和临床都朝着疾病真相奔跑前进的时候,那么真相的浮出也将指日可待。
参考文献
[1]续薇,郝晓柯,崔巍,等.血液分析自动审核规则建立与验证的多中心研究[J].中华检验医学杂志,2018,41(8):601-7.
[2] Zini G, d'Onofrio G, Briggs C, et al; International Council for Standardization in Haematology (ICSH). ICSH recommendations for identification, diagnostic value, and quantitation of schistocytes. Int J Lab Hematol. 2012, 34(2):107-16.
[3]刘霞,胡伟新.抗中性粒细胞胞质抗体相关性肾炎组织学分型的研究进展[J].医学研究生学报,2017,30(10):1092-95.
[4]史玉泉,戚务芳.抗中性粒细胞胞浆抗体相关血管炎发病机制研究进展[J].慢性病学杂志,2020,21(07):1012-16.
[5] Chen SF, Wang H, Huang YM,et al. Clinicopathologic characteristics and outcomes of renal thrombotic microangiopathy in anti-neutrophil cytoplasmic autoantibody-associated glomerulonephritis. Clin J Am Soc Nephrol. 2015;10(5):750-8.
END
声明:本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。