对肾脏和肾上腺的外科解剖结构的精确了解是成功进行微创手术的基础,同时最大限度地降低转换为开放手术的风险。以下章节涵盖相关的解剖空间、手术平面、与周围器官的关系、血管和解剖学知识,为外科医生提供详细而直接的总结。虽然 70% 的患者存在模态血管解剖结构,但血管变异很常见。多达 30% 的患者表现为模态解剖结构的血管变异。从外科医生的角度来看,最常见的血管变化与它们所代表的特定挑战一起呈现。还讨论了频繁的先天性畸形及其所代表的具体技术挑战。
腹膜后、手术间隙和与其他器官的关系
肾周间隙
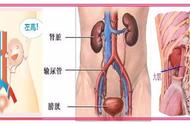
肾脏和肾上腺是主要的腹膜后器官,周围有连续的筋膜层,见图。5.1.肾包膜与结缔组织和脂肪组织以及淋巴管接触。这些结构被肾筋膜(Gerota's)包围,该筋膜由前板和后板组成。后椎板有时被称为Zuckerkandl筋膜[1]。肾脏和Gerota筋膜之间的空间称为肾周间隙,由于其颜色较浅,质地较细,因此可以在术中从位于肾旁间隙筋膜外的肾旁脂肪中识别。肾脏外侧和后部的肾周脂肪较厚,而前部空间通常较薄。与其他体内脂肪再分配一样,男性在肾周间隙的脂肪组织数量往往高于女性[2]。多个筋膜和多个附件以及胶原束和脂肪组织使肾脏保持在相对固定的位置。身高仍有 2.5-3 厘米的变化,位置(仰卧或倒立或反向)以及吸气期间的差异。Gerota筋膜具有弹性,当发生腹膜后出血时,由于内侧、上部和外侧附着点与其他筋膜或结构融合,并限制了其他部位的扩张,因此仅通过尾部伸展即可积聚血液[1]。
图 5.1

轴向 T2 加权磁共振成像显示可用于肾脏和肾上腺手术的不同解剖和手术空间
肾旁腔
肾旁间隙围绕着肾周间隙,含有致密的脂肪组织,与肾周脂肪的浅黄色相比,呈较深的橙色。它是 (1) 后部:后部和后部横筋膜之间的空间,以及 (2) 前部:前椎板前部和腹膜后部之间的空间。肾前旁间隙,严格意义上的腹膜后,包括不同的相邻器官及其肠系膜;升结肠和降结肠,以及胰腺和十二指肠,见图。5.1 [1, 3]。
周围筋膜和手术注意事项
肾周间隙通常用于肾脏重建干预(肾盂成形术)或肾部分切除术/肿瘤切除术。用于经腹通路;在活动结肠后,切开 Toldt 白线(标记肾筋膜融合层和结肠内脏腹膜之间的分界线),同时可以切除脾绞痛韧带以释放左侧绞痛角以完全活动。根治性肾切除术中,肾周和肾旁脂肪与手术标本一起采集用于肿瘤分期时,肾周间隙不会打开。
与其他器官的解剖学关系
左肾与胰腺、脾脏和降结肠关系密切,而右肾位于肝脏后方、十二指肠外侧和升结肠后方。在颅尾,四个器官靠近左肾;脾脏、胃、胰腺和空肠。脾脏向内侧延伸,特别容易受到钝性创伤或肾脏手术期间与肾脏同时损伤的影响。胃位于肾脏的上半部分。在左肾手术期间,胰腺的身体和尾部仅通过前板与肾脏分开,需要特别注意。空肠与左肾的下极相邻。在右侧,肝脏位于右肾前表面的上部。肝脏通过右三角韧带连接到横膈膜上,在切除恶性腔静脉血栓之前必须将其切片。升结肠和降结肠覆盖右肾和左肾的下部。十二指肠位于右肾肺门和骨盆上方的内侧位置。在经皮或手术入路盆腔时,它可能受到冲击[1]。
肾脏和肾上腺也靠近胸部;左肾的一半和右肾的三分之一位于第 12 根肋骨上方。任一肾脏上极的后面是胸膜反射。当需要经皮通路进入肾脏时,用于肾造瘘术或经皮肾镜取石术,通常在第 12 根肋骨下方进行通路,以避免气胸、胸水的风险。
肾脏和肾上腺外科解剖学
肾脏解剖学
肾脏长约 12 厘米,宽约 6 厘米,厚约 4 厘米,男性体重约 150 克(女性肾脏通常体重约 135 克)。它们呈红褐色,前表面圆润,后表面较平坦。肾脏位于 T12-L3 水平,而右肾通常由于肝脏印模而比左肾低 2-3 厘米,但变化并不少见(见图 1)。5.2) [4]。肾脏有一个纤维囊,围绕着皮层。该胶囊具有足够的强度来固定床垫缝合线,并在进行经皮手术时抵抗阻力。
图 5.2

肾模式血管解剖结构,显示长左肾静脉和短右肾静脉。请注意,在这个具体示例中,右肾(位于 T12-L2 水平)略优于左肾(位于 T11-L1 水平)。(缩写:IVC下腔静脉、SMA肠系膜上动脉、LRA左肾动脉、LRV左肾静脉、RRA右肾动脉、RRV右肾静脉)。(a) 具有最大强度投影的三维弯曲多平面重建,显示了每侧一条动脉和一条静脉的模态解剖结构。(b) 相邻血管的冠状体积渲染图像,显示长左肾静脉以及与相邻血管的关系。(c) 倾斜的体积渲染图像,更好地定义右肺门并显示短右肾静脉
全尺寸图像
肾脏的外侧边界(囊和皮质)是凸的,而肾盂和鼻窦所在的内侧部分是凹的。肾窦是肾周脂肪向肾脏“内部”空间的连续延伸。肾门定义了肾窦的入口,并包含动脉和静脉,以及供应肾脏的尿腔(骨盆)和淋巴管。
尿液产生发生在皮层,肾小球在那里过滤尿液。到达集合小管,肾脏的“分泌”部分开始。四到六个集合小管融合在一起形成一个“金字塔”,可以被认为是一个分泌单位,它将通过筛板将尿液排泄到尿腔中;它的内窥镜相关性是。然后尿液排泄遵循系统规则;肾盂引流2-3个大花萼,每个花盏分为2-3个小花盏[1,4]。
肾内血管解剖结构呈放射状,这意味着血管轴与包膜正交。它可以用作肾部分切除术的优势;在未夹闭部分肾切除术期间进行桡骨切开术不太可能横断主要肾内血管,并且比非桡骨切口可以减少出血。此外,当进行剜除术时,可以识别出一个平面,并在失血有限的情况下钝性发育[5]。
肾上腺解剖学和血管形成
肾上腺呈淡黄色“麂皮”颜色,位于肾脏上内侧和横膈膜之间。它们被结缔组织和肾周脂肪包围。尽管它们的名字叫膈肌,但它们的主要依附物是横膈膜,而不是肾脏。两侧腺体的形状和关系不同;右腺体呈锥体形,位于顶端。它位于横膈膜右嵴的前外侧,并在前内侧与IVC和肝脏接触。左腺呈“新月形”,位于左肾上半部的内侧,与脾脏、胃、胰腺和膈肌的左腰部有关。
两个腺体都有一个肺门,只有静脉和淋巴管离开腺体,而动脉和神经则从多侧进入腺体(50-60 个分支穿透包膜,覆盖腺体的整个表面)。动脉来自三个来源:肾上腺动脉(来自膈下动脉)、肾上腺中动脉(来自肠系膜上动脉水平的腹主动脉)和肾上下动脉(来自肾动脉),如图所示。5.3. 静脉引流通过肾上大静脉发生。较短的右肾上腺静脉直接排入 IVC,而较长的左肾上静脉(通常由下膈静脉连接)排空进入左肾静脉。
图 5.3

肾脏和肾上腺血管解剖学。(简称:CT腹腔主干、IMA肠系膜下动脉、IPA膈下动脉、ISA肾上下动脉、IMA肠系膜下动脉、LRA左肾动脉、LRV左肾静脉、LSV左肾上静脉、LTA左睾丸动脉、LTV左睾丸静脉、MSA肾上中动脉、RRA右肾动脉、RRV右肾静脉、RSV右肾上静脉、RTA右睾丸动脉、RTV右睾丸静脉、SMA肠系膜上动脉、SSA肾上动脉)
全尺寸图像
两个腺体在内侧相距 4-5 厘米。肾上腺呈现两个不同的功能部分:肾上腺皮质和肾上腺髓质。肾上腺皮质分泌皮质类固醇和雄激素,而肾上腺髓质是一团神经组织,响应突触前神经元的信号,在全身血流中分泌儿茶酚胺(主要是肾上腺素和去甲肾上腺素)[1,4]。
肾动脉血管化和频繁变异
肾动脉起源于 L1-L2 椎骨水平。在70%的病例中,双侧存在一条肾动脉,称为模态解剖结构,如图所示。5.2. 肾动脉从腹主动脉的外侧部分分支,就在肠系膜上动脉的下方。由于主动脉和下腔静脉(IVC)的相对位置,两条动脉具有不同的属性,如图所示。5.3. 右肾动脉比左肾动脉长,向后通向IVC,并保持在右肾静脉的后方和上方。相反,左动脉比右动脉短,略高。
动脉模态解剖学
当动脉到达肾门时,它将分为两个分区和五个节段的末端动脉,如图所示。5.4. 通常,肾动脉分为两部分:(1)前部,承载四分之三的血液供应(75%),(2)后部,承载其余部分,两者都由一个无血管平面隔开,称为Brödel白线。该无血管平面位于后花萼的轴线上,允许以最小的出血切开肾脏。五条动脉和各自的肾段是 (1) 顶端、(2) 上部、(3) 中部、(4) 下部和 (5) 后部。顶端和下段前后不被Brödel白线分开。顶端节位于上极的内侧,像一个小帽,累及肾脏的前部和后部。前上段涉及其前部的上极的其余部分。中段是上段和下段之间的前部。下段涉及整个后极。后段累及肾脏的所有后部,但极尖段和下段除外[1]。尽管相邻节段没有任何侧支,但在肾周脂肪的包膜小动脉和小动脉之间可以发现节段间动脉吻合,但不足以单独灌注肾脏,这意味着结扎节段动脉会导致肾梗死[5]。节段性血管形成的准确知识很重要,因为一些作者已经使用它成功地进行了肾部分切除术,对肾脏其余部分的缺血极少或为零[6,7]。
图 5.4